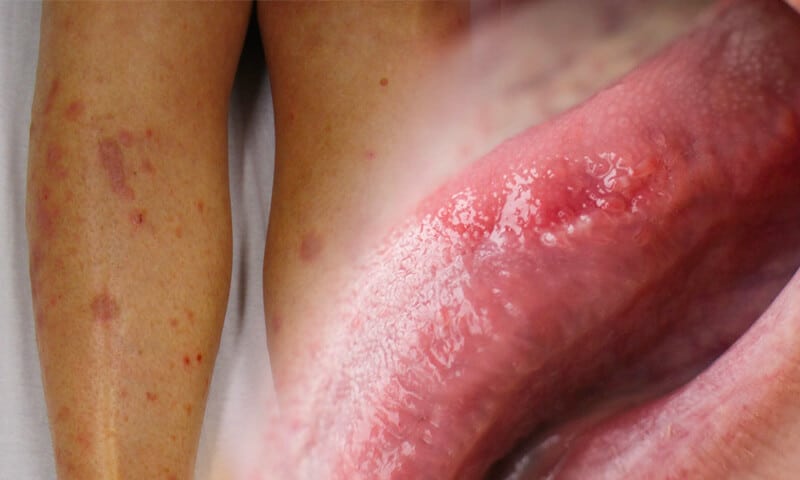
Che cos’è il lichen planus?
Il lichen planus è una condizione infiammatoria cronica—non trasmissibile—che coinvolge principalmente pelle, mucose orali, genitali, unghie e talvolta anche il cuoio capelluto. È una malattia dermatologica dal decorso spesso imprevedibile, legata a una disfunzione del sistema immunitario, che attacca per errore i tessuti sani. Ma che cos’è il lichen planus, in concreto? È un disturbo che si manifesta con lesioni pruriginose, papule violacee e macchie bianchesulle mucose, specialmente all’interno della bocca.
In alcuni casi, questa patologia può causare fastidio notevole: bruciore orale, dolore gengivale, persino alterazioni delle unghie o perdita di capelli nelle forme più aggressive (come il lichen planopilaris). I sintomi variano da persona a persona. Alcuni convivono con forme lievi e quasi asintomatiche, altri devono affrontare disagi significativi.
Le cause del lichen planus restano in parte sconosciute. Tuttavia, si sospetta un ruolo di fattori immunitari, infezioni virali (in particolare l’epatite C), farmaci (come FANS o beta-bloccanti), e stress cronico. E sì, lo stress psicologico è spesso un potente cofattore.
Per ottenere una diagnosi accurata, si ricorre generalmente a visita dermatologica, biopsia cutanea, ed esami specifici. La gestione? Personalizzata: corticosteroidi, immunosoppressori, fototerapia—a seconda del caso.
Eziologia e sintomi comuni del lichen planus

Comprendere a fondo l’eziologia e i sintomi del lichen planus è essenziale per riconoscere e gestire questa condizione infiammatoria cronica. Il lichen planus, spesso sottovalutato nelle sue fasi iniziali, coinvolge diversi distretti corporei: cute, mucose orali, area genitale, unghie e cuoio capelluto. Sebbene non sia una malattia infettiva, la sua natura autoimmune e il potenziale impatto sulla qualità della vita ne fanno un disturbo da non trascurare.
Le cause del lichen planus restano in parte sconosciute, ma si ritiene che vi sia un meccanismo autoimmune alla base. In altre parole, il corpo attiva una risposta immunitaria anomala contro i propri tessuti. Non è raro che la malattia insorga a seguito di infezioni virali, in particolare con il virus dell’epatite C. Anche alcuni farmaci sistemici (come FANS, beta-bloccanti, antimalarici) sono stati associati a forme indotte della patologia. E poi c’è lo stress cronico – spesso trascurato – che può peggiorare notevolmente il quadro clinico o addirittura scatenare la comparsa delle lesioni.
I sintomi del lichen planus sono variabili e dipendono dalla zona colpita. Sulla pelle, si presentano tipicamente come papule piatte e violacee, con prurito intenso. Nel cavo orale si osservano le classiche strie di Wickham, ma possono manifestarsi anche ulcerazioni, bruciore o dolore persistente. Quando sono interessate le unghie, si nota fragilità, onicolisi e talvolta perdita permanente dell’unghia. Sulla testa, invece, la forma più temuta è il lichen planopilaris, che può provocare alopecia cicatriziale.
Riconoscere tempestivamente l’eziologia e i sintomi del lichen planus consente di intervenire con trattamenti mirati, migliorando significativamente la gestione della malattia e limitandone le recidive.
Come si diagnostica il lichen planus e quanto è diffuso?
Comprendere la diagnosi e diffusione del lichen planus è il primo passo per affrontare in modo consapevole una patologia autoimmune complessa, che si manifesta con modalità variabili e, in alcuni casi, persistenti. Il lichen planuscolpisce principalmente pelle, mucose, unghie e cuoio capelluto. Le sue manifestazioni cliniche, spesso silenziose all’inizio, possono generare disagi considerevoli se non identificate e trattate correttamente.
Come si formula la diagnosi del lichen planus
La diagnosi del lichen planus è tipicamente clinica. Le lesioni caratteristiche—papule piatte di colore violaceo sulla cute, reticolati bianchi nel cavo orale, alterazioni ungueali—consentono già un orientamento diagnostico. Tuttavia, nei casi più complessi o quando il quadro non è chiaramente definibile, si rende necessario l’approfondimento mediante:
-
Biopsia della pelle o delle mucose, per l’analisi istologica
-
Esami del sangue, utili a escludere o confermare associazioni, ad esempio con l’epatite C
-
Test epicutanei (patch test), utili in presenza di sospette dermatiti da contatto o in caso di lichen planus da farmaco
Non va dimenticato che condizioni cliniche simili—leucoplachia, lichen sclerosus, psoriasi, candidosi, lupus eritematoso sistemico—possono complicare la diagnosi differenziale.
Diffusione e prevalenza del lichen planus
Quanto alla diffusione del lichen planus, si stima che questa patologia colpisca circa l’1-2% della popolazione. È più comune tra i 30 e i 60 anni, con una leggera predominanza nel sesso femminile. Le forme mucosali, in particolare il lichen planus orale, sono spesso sottodiagnosticate perché talvolta asintomatiche e intercettate solo durante controlli odontoiatrici o specialistici.
Le forme cutanee del disturbo possono durare diversi mesi, talvolta anni, mentre quelle ungueali o planopilari possono provocare danni permanenti, come distrofia ungueale o alopecia cicatriziale.
La componente emotiva non va sottovalutata: episodi di stress cronico, lutti o traumi possono incidere sul decorso della malattia, contribuendo a peggioramenti improvvisi o a ricadute.
Terapie e rimedi efficaci per il lichen planus
Affrontare correttamente le terapie del lichen planus significa prima di tutto comprendere che si tratta di una patologia cronica, spesso imprevedibile, ma generalmente gestibile con un approccio multidisciplinare. Il lichen planus, condizione infiammatoria a base autoimmune, può colpire più distretti corporei—dalla pelle alle mucose orali, dalle unghie al cuoio capelluto—richiedendo così soluzioni terapeutiche personalizzate.
La maggior parte dei pazienti inizia con i corticosteroidi topici, che rappresentano il trattamento di prima scelta nelle forme lievi o localizzate. Creme, gel e collutori medicati, soprattutto nelle varianti orali, riducono infiammazione e prurito. Ma quando i sintomi si fanno intensi o persistenti, entrano in gioco i corticosteroidi sistemici, oppure farmaci immunosoppressori come tacrolimus, ciclosporina o metotrexato.
Le terapie del lichen planus possono includere anche retinoidi orali, specialmente in caso di coinvolgimento cutaneo severo o resistente. Nelle forme estese si ricorre talvolta alla fototerapia UVB narrow-band o alla PUVA terapia, sempre sotto stretto controllo medico.
E le terapie naturali per il lichen planus? Alcuni pazienti riferiscono benefici soggettivi da rimedi come aloe vera, olio di cocco, o integratori ricchi di antiossidanti. Non sostituiscono i farmaci, ma possono affiancarli. La gestione dello stress(meditazione, yoga, supporto psicologico) è spesso consigliata, soprattutto quando lo stress è un fattore scatenante o peggiorativo.
Va chiarito che non tutte le forme di lichen planus seguono lo stesso decorso. Alcune si risolvono spontaneamente nel giro di mesi; altre, invece, richiedono un monitoraggio costante e una terapia di mantenimento.
Ad ogni modo, individuare le giuste terapie per il lichen planus—che si tratti di soluzioni farmacologiche, trattamenti complementari o strategie di prevenzione—è fondamentale per ridurre i sintomi, evitare recidive e migliorare la qualità della vita. L’obiettivo, in ogni caso, resta lo stesso: controllo clinico e benessere del paziente.
Prognosi del lichen planus e legame con lo stress
Parlare di prognosi del lichen planus e del legame con lo stress significa andare oltre l’aspetto clinico della patologia per esplorare anche le sue connessioni psicofisiche. Il lichen planus, pur non essendo una malattia infettiva né contagiosa, può manifestarsi con sintomi persistenti e fastidiosi che influenzano in modo diretto la qualità della vita. La sua prognosivaria notevolmente in base alla forma clinica, alla risposta alle terapie e alla gestione dei fattori emotivi e ambientali.
Nelle forme cutanee, la malattia tende a risolversi spontaneamente entro uno o due anni. Ma non è sempre così. Le varianti orali, ungueali o genitali sono spesso più ostinate, con tendenza alla cronicizzazione o a recidive frequenti. Il lichen planus orale erosivo, in particolare, necessita di monitoraggio costante, anche per il rischio – seppur basso – di degenerazione verso forme displastiche o carcinomi orali. Un controllo regolare da parte di un odontoiatra esperto in patologie orali croniche è quindi raccomandato.
Ma c’è di più: il legame tra lichen planus e stress è ormai ben riconosciuto. Fattori come ansia, sovraccarico emotivo, lavoro usurante o traumi psicologici possono agire da trigger, innescando o riattivando le lesioni. Non solo: lo stress può influenzare anche la percezione del prurito o del dolore, amplificando il disagio.
Il corpo, in questi casi, parla attraverso la pelle o le mucose. Per questo motivo, oltre ai classici trattamenti con corticosteroidi, immunosoppressori o fototerapia, sempre più importanza viene data alla gestione dello stress. Tecniche come yoga, mindfulness, terapie psicologiche brevi o l’attività fisica regolare hanno dimostrato di migliorare non solo l’umore, ma anche l’evoluzione clinica della malattia.
Affrontare la prognosi del lichen planus e il legame con lo stress richiede quindi un approccio integrato. Non basta agire sull’infiammazione: è necessario intervenire anche sulla mente, sulle abitudini e sull’equilibrio emotivo. Solo così è possibile ottenere risultati concreti e, soprattutto, duraturi.