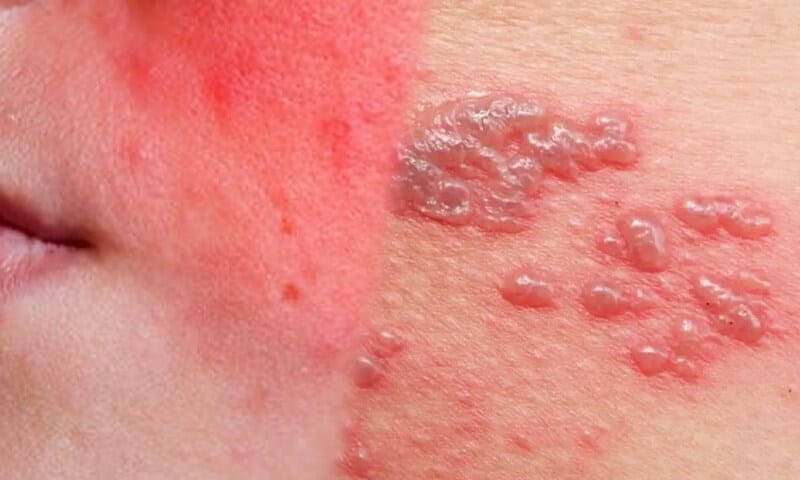
Che cos’è la sindrome di Stevens-Johnson?
Che cos’è la sindrome di Stevens-Johnson? Una domanda che, purtroppo, non è così rara. Parliamo di una condizione clinica grave, un’emergenza medica dermatologica che coinvolge pelle e mucose — a volte in modo devastante. Considerata una delle peggiori reazioni da ipersensibilità, questa sindrome può insorgere all’improvviso, spesso a causa di farmaci comuni come antibiotici, antiepilettici o FANS. Ma non solo: anche infezioni virali, come Herpes simplex o Mycoplasma pneumoniae, figurano tra i possibili inneschi.
I segnali iniziali? In apparenza banali: febbre, bruciore agli occhi, malessere. Poi, nel giro di poche ore, compaiono lesioni cutanee estese, afte orali, vesciche. A quel punto la diagnosi non è più un’opzione: è un’urgenza. La SJS(acronimo di sindrome di Stevens-Johnson) può evolvere in necrolisi epidermica tossica se non trattata subito.
L’approccio terapeutico richiede intervento ospedaliero — talvolta anche in reparti ustioni — e supporto intensivo. Non esistono cure specifiche, ma sospendere il farmaco scatenante e fornire trattamenti di supporto è fondamentale.
Cause e sintomi della sindrome di Stevens-Johnson: cosa sapere
Conoscere le cause e i sintomi della sindrome di Stevens-Johnson è un passo essenziale — non solo per chi ha già avuto esperienze con reazioni allergiche gravi, ma anche per chi assume farmaci a rischio senza sapere di esserlo. La SJS, infatti, è una condizione dermatologica rara ma estremamente pericolosa, che può insorgere all’improvviso, senza preavviso apparente.
Tra le cause più comuni della sindrome di Stevens-Johnson, troviamo l’assunzione di specifici farmaci ad alto rischio: antibiotici (come le sulfonamidi), antiepilettici (carbamazepina, lamotrigina, fenobarbital), antinfiammatori non steroidei e farmaci usati nel trattamento della gotta. Tuttavia, non va trascurato il ruolo delle infezioni, soprattutto virali — Herpes simplex, Mycoplasma pneumoniae, HIV, influenza, epatiti e perfino la mononucleosi. A volte, la causa resta sconosciuta.
I sintomi della sindrome di Stevens-Johnson, in fase iniziale, possono facilmente essere confusi con quelli di un’influenza. Febbre, stanchezza diffusa, occhi arrossati o doloranti. Poi — inaspettatamente — compaiono lesioni cutanee: prima macchie rosse, poi vescicole, infine bolle dolorose con desquamazione. Le mucose non sono risparmiate: labbra, bocca, occhi e genitali possono essere colpiti in modo esteso.
Col passare delle ore, la condizione può peggiorare drasticamente. Quando si passa dalla SJS alla forma più avanzata — la necrolisi epidermica tossica (TEN) — la percentuale di mortalità cresce in modo significativo.
Individuare precocemente la sintomatologia della sindrome di Stevens-Johnson (e agire di conseguenza) è fondamentale per contenere i danni. In caso di dubbi, interrompere il farmaco sospetto e cercare assistenza medica urgente è l’unica scelta sicura.
Come viene diagnosticata la sindrome di Stevens-Johnson?
La diagnosi sindrome di Stevens-Johnson rappresenta una fase decisiva nel percorso clinico di una delle più gravi reazioni cutanee da ipersensibilità. Nonostante la rarità della patologia, il riconoscimento tempestivo è essenziale per evitare complicazioni sistemiche, spesso irreversibili.
In genere, la diagnosi della sindrome di Stevens-Johnson si fonda su un’attenta valutazione dei sintomi cutanei e mucosali, un’anamnesi farmacologica approfondita e l’identificazione di eventuali infezioni correlate. Febbre, malessere generale, eruzioni cutanee improvvise, ulcerazioni orali, infiammazione oculare e lesioni delle mucose sono campanelli d’allarme da non sottovalutare. In questo contesto, l’osservazione clinica ha un ruolo centrale.
Spesso si procede con una biopsia cutanea, utile a differenziare la SJS da altre patologie affini come l’eritema multiforme o la necrolisi epidermica tossica (TEN). L’esame istologico evidenzia necrosi epidermica e infiltrato linfocitario, elementi tipici della sindrome di Stevens-Johnson.
Non di rado, il quadro diagnostico viene integrato con analisi del sangue, test virologici e indagini mirate per verificare la presenza di patogeni come Mycoplasma pneumoniae, Herpes simplex, HIV o epatite virale. L’insieme di questi dati guida il clinico nella conferma della diagnosi sindrome di Stevens-Johnson e nella scelta dell’intervento più adatto.
In casi sospetti, ogni ora può contare: riconoscere i segni clinici, sospendere immediatamente il farmaco sospetto, e procedere con il ricovero in ambiente specializzato (terapia intensiva o centri ustioni) è la prassi più sicura.
Essere informati sulla diagnostica della sindrome di Stevens-Johnson non è solo competenza medica — è una risorsa vitale per chiunque sia esposto a farmaci ad alto rischio.
È possibile guarire dalla sindrome di Stevens-Johnson?
Molti si pongono una domanda semplice ma fondamentale: è possibile guarire dalla sindrome di Stevens-Johnson? In effetti, la risposta non è univoca, ma dipende da diversi fattori clinici. La sindrome di Stevens-Johnson (SJS) è una reazione infiammatoria rara e grave, spesso scatenata da farmaci come antibiotici, antiepilettici o antinfiammatori non steroidei (FANS), oppure da infezioni virali come Herpes simplex, HIV, o Mycoplasma pneumoniae.
Guarire è possibile, ma è essenziale intervenire subito. Il primo passo è la sospensione immediata del farmaco sospetto. Dopodiché, il paziente viene solitamente ricoverato in strutture ad alta specializzazione, come reparti di terapia intensivao unità grandi ustionati, dove riceve cure di supporto: reidratazione, gestione del dolore, prevenzione delle infezioni e sostegno nutrizionale.
La prognosi della sindrome di Stevens-Johnson varia: se trattata in modo tempestivo, molti pazienti si riprendono. Tuttavia, non sono rari i casi di sequele a lungo termine — danni oculari, cicatrici cutanee, problemi respiratori. Quando la SJS evolve in necrolisi epidermica tossica (TEN), la gravità aumenta drasticamente, con conseguenze potenzialmente fatali.
Chi cerca di capire se si può guarire dalla sindrome di Stevens-Johnson deve sapere che la guarigione completa è possibile, ma solo con un intervento rapido e un follow-up attento. Non si tratta solo di sopravvivere alla fase acuta, ma anche di gestire ciò che segue. Una diagnosi precoce e una terapia personalizzata possono davvero cambiare l’esito.
Trattamenti e farmaci per la sindrome di Stevens-Johnson
I trattamenti e farmaci sindrome di Stevens-Johnson rappresentano un ambito complesso, in cui ogni decisione terapeutica deve essere calibrata in base alla gravità del quadro clinico e alla risposta individuale del paziente. La sindrome di Stevens-Johnson (SJS) è una reazione grave, potenzialmente letale, che coinvolge pelle, mucose e spesso organi interni. Non esiste un protocollo unico: l’intervento medico è sempre personalizzato.
La sospensione immediata del principio attivo sospetto — spesso un antibiotico (come le sulfonamidi), un antiepilettico(carbamazepina, lamotrigina) o un farmaco antinfiammatorio non steroideo (FANS) — rappresenta il primo passo indispensabile. Dopodiché si procede con cure di supporto, in ambiente ospedaliero ad alta intensità, per stabilizzare il paziente e prevenire danni sistemici.
Tra i principali farmaci utilizzati nella sindrome di Stevens-Johnson, troviamo:
-
Corticosteroidi sistemici (con efficacia variabile e sempre sotto attento monitoraggio clinico)
-
Immunoglobuline endovena (IVIG), che possono inibire l’apoptosi cellulare
-
Ciclosporina, indicata per modulare la risposta immunitaria in fase acuta
-
Terapie mirate in caso di infezioni batteriche sovrapposte, come antibiotici a spettro selettivo
In alcuni casi, l’équipe medica può valutare l’impiego di plasmaferesi, oppure considerare l’accesso a farmaci biologici sperimentali, soprattutto nei pazienti refrattari alle terapie convenzionali.
È essenziale ricordare che il recupero non si conclude con la fase acuta. La riabilitazione post-SJS può includere trattamenti oculistici per danni alla cornea, fisioterapia, supporto nutrizionale e gestione delle cicatrici cutanee o genitali.
Comprendere l’intero spettro dei trattamenti e farmaci sindrome di Stevens-Johnson significa garantire al paziente non solo la sopravvivenza, ma anche un futuro con la migliore qualità di vita possibile. E questo richiede esperienza, rapidità d’azione e una visione terapeutica su più livelli.
Prevenzione della sindrome di Stevens-Johnson: aspettative di vita
La prevenzione e aspettativa sindrome di Stevens-Johnson rappresentano due aspetti centrali nella gestione di questa rara, ma estremamente pericolosa, reazione avversa. La sindrome di Stevens-Johnson (SJS), infatti, è una condizione medica acuta che può evolvere rapidamente, con conseguenze potenzialmente fatali se non gestita con prontezza. Non è solo una questione di trattare l’episodio acuto: capire come evitarlo e conoscere l’evoluzione nel tempo è fondamentale per pazienti e professionisti.
Dal punto di vista della prevenzione della sindrome di Stevens-Johnson, il primo passo è la consapevolezza. Molti casi sono indotti da farmaci ad alto rischio — come antibiotici sulfonamidici, antiepilettici (carbamazepina, fenitoina, lamotrigina), e farmaci antinfiammatori non steroidei (FANS). Una corretta anamnesi farmacologica può fare la differenza. Segnalare reazioni passate, evitare l’automedicazione, e usare strumenti di allerta come il tesserino delle allergie o dispositivi identificativi (come il braccialetto medico) possono salvare la vita.
In alcune categorie di pazienti, in particolare in soggetti di origine asiatica, è raccomandato il test genetico per l’allele HLA-B*1502, legato a un aumento del rischio di sviluppare reazioni cutanee gravi. La farmacogenomica preventiva, se applicata correttamente, può ridurre drasticamente i casi di SJS legati alla terapia con determinati farmaci.
Quanto all’aspettativa sindrome di Stevens-Johnson, la variabilità è ampia. La prognosi dipende da vari fattori: l’età del paziente, la percentuale di superficie corporea coinvolta, il tempo trascorso prima dell’intervento, e la presenza di comorbidità. Nei casi in cui la SJS evolve in necrolisi epidermica tossica (TEN), la mortalità può superare il 30%. Tuttavia, se gestita correttamente in centri specializzati — con cure intensive, monitoraggio delle infezioni e sostegno nutrizionale — le probabilità di sopravvivenza migliorano nettamente.
Il recupero, però, non è sempre privo di conseguenze. Alcuni pazienti riportano danni permanenti alla vista, cicatrici cutanee, problemi respiratori o sequele psicosociali. Da qui l’importanza di un follow-up multidisciplinare che includa dermatologi, oculisti, fisioterapisti e psicologi.
Conoscere e affrontare la prevenzione e aspettativa della sindrome di Stevens-Johnson con un approccio integrato è ciò che davvero può fare la differenza.