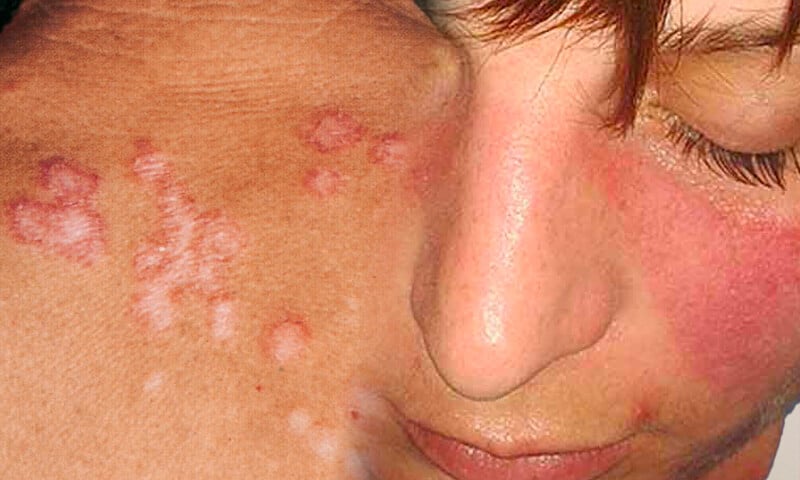
Che cos’è il lupus eritematoso sistemico (LES)?
Il lupus eritematoso sistemico (LES) è una patologia autoimmune cronica: il sistema immunitario, invece di proteggere l’organismo, ne attacca i tessuti sani. Ma che cos’è il LES, nella vita reale di chi ne soffre? Una malattia subdola, imprevedibile, che può colpire quasi ogni organo—articolazioni, pelle, reni, cuore, polmoni, cervello—e manifestarsi in modi diversi. Alcuni sintomi? Eritema a farfalla, dolori articolari, febbre persistente, fotosensibilità, affaticamento. E no, non è contagioso.
Le cause del lupus sistemico non sono ancora del tutto chiare; si ipotizza un mix di fattori genetici, ambientali, ormonali. Colpisce in prevalenza le donne, soprattutto tra i 15 e i 45 anni. La diagnosi—che richiede test come ANA e anticorpi anti-DNA—è spesso lunga.
I trattamenti? Personalizzati. Dai corticosteroidi ai farmaci immunosoppressori, fino alle terapie biologiche. Una diagnosi precoce fa la differenza. E la qualità della vita? Può migliorare, eccome.
Sintomi del lupus eritematoso sistemico e possibili cause scatenanti
Il lupus eritematoso sistemico (LES) è una malattia autoimmune cronica che si manifesta in modo eterogeneo, con sintomi che possono coinvolgere diversi organi e apparati. Approfondire le cause e i sintomi del lupus eritematoso sistemico è essenziale per comprenderne la natura e per favorire una diagnosi precoce.
Le cause del LES, pur non essendo del tutto chiare, sono spesso il risultato di una complessa interazione tra fattori genetici, ambientali e ormonali. Alcuni soggetti nascono con una predisposizione genetica, che può rimanere silente fino a quando un elemento esterno — come l’esposizione ai raggi UV, un’infezione virale, oppure l’assunzione di determinati farmaci — non scatena la malattia. Anche gli ormoni femminili, in particolare gli estrogeni, sembrano avere un ruolo chiave, dato che il LES colpisce più frequentemente le donne in età fertile. E poi c’è lo stress — spesso trascurato — che può agire da catalizzatore in individui geneticamente predisposti.
Passando ai sintomi del lupus sistemico, la variabilità è la regola. Alcuni segnali sono sfumati, altri più evidenti: stanchezza cronica, dolori articolari, febbre persistente, eritema a farfalla sul volto, fotosensibilità, alopecia, ulcere orali. In casi più gravi, il lupus può compromettere i reni (lupus nefritico), il cuore, i polmoni e persino il sistema nervoso centrale. Non è raro che i primi sintomi del lupus vengano scambiati per altre patologie autoimmuni — come artrite reumatoide o sclerosi multipla.
Per confermare la diagnosi, è indispensabile consultare un reumatologo ed eseguire test specifici: ANA, anticorpi anti-DNA, emocromo completo, analisi delle urine.
Chi può sviluppare il lupus eritematoso sistemico e quanto è comune?
Il lupus eritematoso sistemico (LES) è una delle principali malattie autoimmuni croniche che colpiscono l’essere umano. Analizzare con attenzione l’epidemiologia e la diffusione del lupus eritematoso sistemico consente di comprendere la portata della patologia su scala globale e nei contesti locali. Non si tratta solo di numeri, ma di capire chi sono le persone più vulnerabili e perché.
Nel mondo, la prevalenza del LES varia notevolmente: si stimano tra 20 e 150 casi ogni 100.000 abitanti, con una tendenza all’aumento in alcune regioni. In Italia, i dati aggiornati indicano circa 60.000-80.000 casi diagnosticati, mentre negli Stati Uniti la cifra supera il milione. Tuttavia, non si tratta di una distribuzione omogenea. Le differenze regionali nella diffusione del lupus sistemico dipendono da fattori genetici, ambientali e dall’accesso ai servizi sanitari.
Chi viene colpito dal LES? Nella stragrande maggioranza dei casi – oltre il 90% – si tratta di donne in età fertile, tra i 15 e i 45 anni. Questo suggerisce un forte coinvolgimento ormonale, in particolare degli estrogeni, nella patogenesi della malattia. Il lupus nelle donne si presenta spesso con sintomi sistemici più marcati, anche se il lupus negli uomini tende a essere più severo quando presente. Esistono inoltre forme pediatriche e senili, meno comuni ma non trascurabili.
Interessante anche l’osservazione etnica: la frequenza del lupus sistemico è più alta tra persone di origine africana, asiatica e latino-americana. In questi gruppi si registra una maggiore incidenza di complicanze renali e un decorso clinico più aggressivo.
Comprendere l’epidemiologia e diffusione del lupus eritematoso sistemico non è solo un esercizio statistico, ma una necessità clinica e sociale. Significa individuare i gruppi a rischio, migliorare la diagnosi precoce, pianificare le risorse sanitarie e orientare la ricerca scientifica.
Solo attraverso dati solidi e aggiornati è possibile sviluppare strategie di prevenzione e assistenza realmente efficaci per chi convive con il LES — spesso senza nemmeno sapere, all’inizio, di averlo.
Come viene diagnosticato il lupus eritematoso sistemico: test e criteri medici
La diagnosi del lupus eritematoso sistemico (LES) richiede attenzione, competenza e una visione d’insieme. Si tratta, infatti, di una malattia autoimmune multisistemica che si manifesta con sintomi eterogenei — spesso intermittenti, a volte sfumati — che possono mimare altre patologie. Riconoscere i segnali e interpretare correttamente gli esami è essenziale per una gestione efficace del paziente.
Inizialmente, la diagnosi del lupus sistemico si basa sull’osservazione clinica. I sintomi? Spesso includono rash cutaneicome l’eritema a farfalla, dolori articolari migranti, fotosensibilità, febbre inspiegata, ulcere orali e, nei casi più complessi, manifestazioni neurologiche o coinvolgimento renale. Tuttavia, nessun sintomo da solo è sufficiente. Serve un quadro completo.
Da qui, si passa agli esami di laboratorio. Il test più diffuso — e quasi sempre presente in caso di lupus — è la positività degli ANA (anticorpi antinucleo). Ma non basta: servono anche anticorpi anti-dsDNA, anti-Sm, e anticorpi antifosfolipidi, per rafforzare la probabilità diagnostica. Si affiancano poi test come emocromo, VES, PCR, analisi delle urine (in cerca di proteinuria o cilindri) e creatinina sierica, indispensabili per valutare la funzionalità renale e lo stato infiammatorio.
Per inquadrare correttamente il paziente, si utilizzano i criteri EULAR/ACR 2019, che assegnano un punteggio ai vari sintomi e marker biologici. Un punteggio uguale o superiore a 10 conferma la diagnosi del lupus eritematoso sistemicoin presenza di ANA positivi.
Il reumatologo — specialista nella diagnostica delle malattie autoimmuni sistemiche — è la figura centrale nel processo. Una diagnosi precoce del LES, pur non semplice, consente di impostare terapie personalizzate e prevenire complicanze irreversibili.
Lupus eritematoso sistemico: falsi miti e credenze da sfatare
Quando si affronta il tema del lupus eritematoso sistemico (LES), è facile imbattersi in una moltitudine di informazioni poco accurate, spesso frutto di generalizzazioni, disinformazione o paure infondate. Chiarire i principali falsi miti e credenze sul lupus eritematoso è essenziale per chi vive con la malattia, ma anche per familiari, amici e chi lavora in ambito sanitario.
Uno dei più diffusi è che il lupus sia una condizione automaticamente invalidante. In realtà, la malattia autoimmune sistemica può avere un decorso molto diverso da paziente a paziente. Alcuni convivono con sintomi lievi per anni; altri sperimentano riacutizzazioni periodiche. Ma con terapie adeguate e un monitoraggio costante, la qualità della vita può rimanere buona. Quindi no, non è vero che il lupus impedisce di vivere normalmente.
Un altro mito da sfatare? Il lupus non è una malattia contagiosa. Si sviluppa a causa di un malfunzionamento del sistema immunitario — non si trasmette con il contatto, né con il sangue, né attraverso l’aria. Eppure, questo fraintendimento alimenta stigma e isolamento, spesso ingiustificati.
C’è anche chi crede che solo le donne possano ammalarsi. È vero che il lupus colpisce prevalentemente le donne in età fertile, ma gli uomini — così come i bambini o gli anziani — non ne sono immuni. Anzi, nei soggetti maschili il decorso può talvolta essere più aggressivo.
Anche la questione sole merita un chiarimento. È corretto dire che la fotosensibilità nel LES è frequente, ma non è necessario vivere al buio. Con precauzioni adeguate (protezione solare alta, orari di esposizione moderata), si può stare all’aperto senza paura.
Infine, un altro fraintendimento è che il lupus sia incurabile e senza speranze. Invece, grazie ai trattamenti per il lupus eritematoso sistemico disponibili oggi — immunosoppressori, corticosteroidi, farmaci biologici — è possibile controllare la malattia in modo efficace e personalizzato.
Decostruire i falsi miti e le credenze sul lupus eritematoso sistemico è un passo indispensabile verso una corretta informazione e, soprattutto, verso una gestione più consapevole della malattia.
Terapie e cure attuali per il trattamento del lupus eritematoso sistemico
Il lupus eritematoso sistemico (LES) è una malattia autoimmune complessa, in grado di colpire diversi apparati – spesso in modo imprevedibile. Sebbene non esista ancora una cura definitiva, i trattamenti per il lupus eritematoso sistemico oggi disponibili permettono una gestione efficace, sia dei sintomi che delle complicanze. E questo – per molti pazienti – fa davvero la differenza.
Parliamo innanzitutto degli antimalarici, come l’idrossiclorochina. Sono la terapia di base, consigliata anche nei casi lievi, e svolgono un ruolo fondamentale nel ridurre la frequenza delle riacutizzazioni. In molte situazioni rappresentano un punto fermo nei trattamenti del lupus sistemico a lungo termine.
Quando l’infiammazione è più intensa, entrano in gioco i corticosteroidi. Sono rapidi ed efficaci nel controllo delle fasi attive della malattia. Ma non sono esenti da effetti collaterali, motivo per cui vanno somministrati – quando possibile – a basse dosi e per tempi limitati.
Nei casi più severi, dove si riscontra un coinvolgimento d’organo importante (reni, cuore, polmoni, sistema nervoso centrale), vengono impiegati farmaci immunosoppressori. Tra questi: azatioprina, micofenolato, ciclofosfamide. Sono essenziali nei trattamenti del lupus eritematoso sistemico con manifestazioni sistemiche gravi.
E poi c’è la frontiera delle terapie biologiche. Belimumab, il primo biologico approvato per il LES, offre nuove prospettive nei casi refrattari o in pazienti con malattia attiva nonostante le terapie convenzionali. Si tratta di una terapia mirata – meno generica – con benefici spesso rilevanti.
Accanto alla farmacologia, c’è l’importanza degli interventi complementari: protezione solare per i soggetti con fotosensibilità da lupus, alimentazione equilibrata, attività fisica leggera, gestione dello stress. Tutti elementi che – se ben integrati – possono contribuire al benessere complessivo.
La definizione del piano terapeutico del lupus sistemico è sempre affidata a una squadra di specialisti, guidata dal reumatologo. Ogni decisione è costruita su misura, in base alla risposta del paziente e all’evoluzione della malattia.
Oggi, i trattamenti per il lupus eritematoso sistemico non solo prolungano la sopravvivenza, ma migliorano concretamente la qualità della vita. Conoscere le opzioni disponibili è il primo passo verso un futuro più stabile e consapevole.