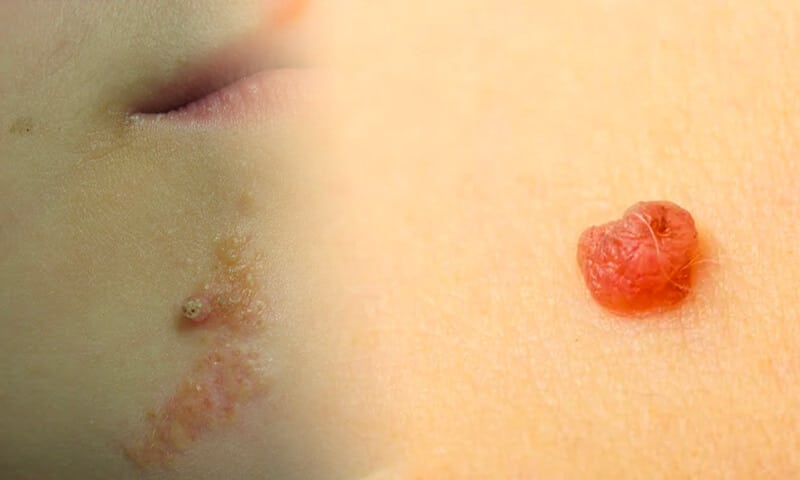
Nevo Epidermico – Definizione e Classificazione
Che cos’è il nevo epidermico?

Il nevo epidermico è una malformazione cutanea congenita che si presenta come una placca o una lesione verrucosa sulla pelle. Può comparire alla nascita o nei primi anni di vita e, nella maggior parte dei casi, rimane stabile nel tempo. Si tratta di un’anomalia benigna dovuta alla proliferazione anomala dei cheratinociti, le cellule principali dell’epidermide.
Origine embriologica e sviluppo
Durante la vita fetale, le cellule epidermiche si sviluppano seguendo precise linee di crescita. Se si verifica una mutazione genetica in questa fase, possono comparire alterazioni locali, dando origine al nevo epidermico. Spesso, questi nevi seguono il cosiddetto pattern di Blaschko, delle linee invisibili che riflettono la migrazione cellulare nell’embrione.
Differenza tra nevi epidermici e altri tipi di nevi
A differenza dei nevi melanocitici, che derivano da un accumulo anomalo di melanociti (le cellule che producono il pigmento cutaneo), i nevi epidermici sono causati da un’anomala crescita delle cellule epidermiche. Non sono legati direttamente alla produzione di melanina, ma possono assumere colorazioni variabili in base alla loro composizione e alla presenza di altre strutture cutanee.
Classificazione dei nevi epidermici

Esistono diverse varianti di nevo epidermico, ciascuna con caratteristiche specifiche.
1. Nevo epidermico verrucoso
- È il tipo più comune.
- Si presenta come una placca o una serie di lesioni verrucose, spesso lineari o irregolari.
- Il colore varia dal giallo al marrone scuro.
- La superficie è ruvida, a causa dell’ispessimento dello strato corneo.
2. Nevo sebaceo
- Si localizza tipicamente sul cuoio capelluto o sul viso.
- Ha un aspetto liscio e giallastro alla nascita, ma può diventare più verrucoso con la crescita.
- Contiene ghiandole sebacee ipertrofiche e può, in rari casi, dare origine a tumori benigni o maligni in età adulta.
3. Nevo lineare
- Segue un andamento lineare lungo le linee di Blaschko.
- Può essere monolaterale o bilaterale, anche se solitamente colpisce solo un lato del corpo.
- Ha un aspetto simile al nevo verrucoso, ma più sottile e allungato.
4. Nevo infiammatorio verrucoso lineare (ILVEN)
- È un tipo raro e particolare, caratterizzato da prurito intenso.
- Presenta aree arrossate e squamose, con un aspetto simile alla psoriasi.
- È più comune nelle femmine e può essere resistente ai trattamenti topici.
5. Nevo epidermico pigmentato
- Contiene una quantità maggiore di melanina rispetto agli altri nevi epidermici.
- Ha un colore marrone scuro o nero.
- Può essere difficile da distinguere dai nevi melanocitici senza un esame approfondito.
6. Varianti rare
- Nevo comedonico: formato da una serie di comedoni (punti neri) dilatati.
- Nevo follicolare: coinvolge i follicoli piliferi e può apparire simile a una cheratosi seborroica.
- Nevo epidermico sistematizzato: lesioni multiple e diffuse, spesso associate a sindromi genetiche complesse.
Incidenza ed Epidemiologia

Il nevo epidermico è una condizione cutanea relativamente rara ma non eccezionale. La sua incidenza varia a seconda del sottotipo e della popolazione studiata. Sebbene sia spesso una manifestazione isolata, in alcuni casi può essere associato a sindromi genetiche o condizioni sistemiche più complesse.
Frequenza nella popolazione
- I nevi epidermici compaiono in circa 1 persona su 1.000 alla nascita.
- I sottotipi più comuni, come il nevo epidermico verrucoso e il nevo lineare, hanno una distribuzione abbastanza omogenea nelle diverse popolazioni.
- Il nevo sebaceo, invece, è meno frequente e si manifesta in circa 0,3% dei neonati.
Nonostante la loro relativa rarità, i nevi epidermici sono spesso identificati precocemente perché hanno caratteristiche cliniche ben riconoscibili e possono avere un impatto estetico significativo.
Differenze di genere e razza
- In generale, il nevo epidermico colpisce maschi e femmine in modo simile, anche se alcune varianti, come il nevo infiammatorio verrucoso lineare (ILVEN), sembrano essere più comuni nelle femmine.
- Non sono state identificate particolari predisposizioni legate all’etnia o alla razza. Tuttavia, in soggetti con pelle più scura, i nevi epidermici pigmentati possono apparire più evidenti.
Età di insorgenza più comune
- Nascita o primi anni di vita: la maggior parte dei nevi epidermici è congenita o appare entro i primi due anni di età.
- Alcuni nevi epidermici possono diventare più evidenti con la crescita, specialmente durante l’adolescenza, quando le variazioni ormonali possono influenzarne l’aspetto.
- Il nevo sebaceo, per esempio, può iniziare come una lesione liscia e giallastra, ma tende a ispessirsi e diventare più verrucoso con la pubertà.
Correlazioni genetiche e predisposizione familiare

- Nella maggior parte dei casi, il nevo epidermico è una mutazione somatica spontanea, quindi non viene trasmesso geneticamente ai figli.
- Alcune mutazioni comuni nei nevi epidermici riguardano i geni FGFR3, HRAS e KRAS, coinvolti nella crescita cellulare.
- In rari casi, i nevi epidermici multipli o diffusi possono essere parte di sindromi genetiche complesse, come la sindrome del nevo epidermico o la sindrome di Schimmelpenning, che coinvolgono anomalie neurologiche, oculari e scheletriche.
Aspetto Clinico e Diagnosi Differenziale
Il nevo epidermico è una lesione benigna della pelle che può variare notevolmente in forma, colore e consistenza. Per una diagnosi accurata, è fondamentale distinguere questa condizione da altre patologie cutanee simili, come nevi melanocitici, cheratosi seborroiche, verruche virali e angiomi.
Caratteristiche visive del nevo epidermico
- Aspetto: solitamente si presenta come una placca ispessita e verrucosa, con bordi irregolari e ben definiti.
- Colore: varia dal giallastro al marrone scuro, con possibilità di iperpigmentazione. Alcuni possono assumere una tonalità rosata o essere dello stesso colore della pelle circostante.
- Superficie: può essere liscia nei bambini piccoli, ma tende a diventare ruvida e ipercheratosica con l’età.
- Distribuzione: spesso segue un pattern lineare o segmentale, specialmente lungo le linee di Blaschko.
Localizzazione più comune
- Cuio capelluto e volto → Tipico del nevo sebaceo.
- Collo, tronco e arti → Frequenti nei nevi epidermici verrucosi e lineari.
- Regione lombare e arti inferiori → Più comuni nei nevi epidermici pigmentati o nelle forme infiammatorie come l’ILVEN.
Sebbene i nevi epidermici possano apparire in qualsiasi parte del corpo, la loro distribuzione non è casuale e spesso segue le linee di sviluppo embriologico.
Evoluzione nel tempo

- Infanzia → Inizialmente più piatti e poco evidenti.
- Adolescenza → Aumento dello spessore e della pigmentazione, soprattutto nelle aree soggette a cambiamenti ormonali (es. cuoio capelluto con il nevo sebaceo).
- Età adulta → Tendenza alla stabilizzazione, con possibile insorgenza di sintomi come prurito o infiammazione.
- Età avanzata → Raro ma possibile sviluppo di lesioni secondarie, tra cui tumori benigni e, in casi molto rari, maligni.
Differenze con altre lesioni cutanee
Distinguere un nevo epidermico da altre condizioni dermatologiche è essenziale per evitare diagnosi errate e trattamenti inadeguati.
1. Nevi melanocitici
- Origine: proliferazione di melanociti (e non di cheratinociti).
- Colore: marrone scuro o nero uniforme, senza ipercheratosi.
- Superficie: generalmente liscia, senza il tipico aspetto verrucoso.
- Evoluzione: possono trasformarsi in melanoma, mentre i nevi epidermici raramente diventano maligni.
2. Cheratosi seborroica
- Età di insorgenza: compare tipicamente in età adulta, mentre il nevo epidermico è congenito.
- Colore: marrone o nero, spesso con una superficie “untuosa”.
- Superficie: ha un aspetto simile a una “crosticina” attaccata alla pelle, con bordi netti.
- Evoluzione: non segue le linee di Blaschko, a differenza del nevo epidermico.
3. Verruche virali
- Origine: causate dal Papillomavirus umano (HPV).
- Superficie: spesso più irregolare e ipercheratosica rispetto a un nevo epidermico.
- Distribuzione: appaiono in gruppi o in aree soggette a traumatismi (mani, piedi).
- Evoluzione: possono regredire spontaneamente o diffondersi ad altre aree della pelle.
4. Angiomi e altre neoformazioni vascolari
- Origine: proliferazione di vasi sanguigni, non di cellule epidermiche.
- Colore: tipicamente rosso vivo, violaceo o bluastro, mentre i nevi epidermici sono marroni o giallastri.
- Superficie: liscia, a differenza della struttura verrucosa del nevo epidermico.
- Evoluzione: possono aumentare di volume, ma non sviluppano ipercheratosi o lesioni verrucose.
Strumenti Diagnostici e Tecniche di Valutazione

La diagnosi del nevo epidermico si basa principalmente sull’osservazione clinica e sulla valutazione dermatologica. Tuttavia, in alcuni casi, possono essere necessari strumenti diagnostici avanzati per distinguere il nevo epidermico da altre lesioni cutanee o per escludere eventuali complicanze.
Esame clinico dermatologico
L’esame visivo da parte di un dermatologo esperto è il primo passo nella diagnosi. Gli aspetti principali valutati sono:
- Forma e distribuzione: le lesioni tendono a seguire un pattern lineare o segmentale, lungo le linee di Blaschko.
- Colore: varia dal giallastro al marrone scuro, talvolta con sfumature rosate.
- Superficie: spesso ispessita, verrucosa o ipercheratosica.
- Evoluzione: si verifica se la lesione ha subito modifiche nel tempo, come un ispessimento o un cambiamento di colore.
- Sintomi: prurito, dolore o ulcerazioni possono essere segnali di infiammazione o sovrainfezione.
L’anamnesi del paziente è altrettanto importante, in particolare:
- Presenza dalla nascita o insorgenza nei primi anni di vita.
- Familiarità con altre condizioni cutanee o sindromi genetiche.
- Eventuali modifiche recenti nella lesione.
Dermatoscopia: pattern tipici e immagini di riferimento
La dermatoscopia è uno strumento fondamentale per analizzare in dettaglio la struttura della lesione. I pattern più comuni nei nevi epidermici includono:
- Struttura verrucosa e ipercheratosica → aspetto ruvido, con creste e depressioni ben visibili.
- Aree giallo-marroni o giallo-aranciate → dovute all’ispessimento epidermico.
- Assenza di reticolo pigmentario tipico dei nevi melanocitici → fondamentale per la diagnosi differenziale.
- Pseudocomedoni o cisti (nel caso del nevo comedonico).
Le immagini deratoscopiche permettono di distinguere il nevo epidermico da altre lesioni, come cheratosi seborroica o verruche, riducendo la necessità di biopsia in molti casi.
Biopsia cutanea: quando è necessaria?
Sebbene la biopsia non sia richiesta nella maggior parte dei casi, può essere indicata se:
- Il nevo mostra cambiamenti atipici (crescita rapida, ulcerazione, sanguinamento spontaneo).
- Vi è il sospetto di una trasformazione neoplastica (raro, ma possibile, specialmente nel nevo sebaceo).
- Il quadro clinico non è chiaro e si rende necessaria una diagnosi differenziale con altre patologie cutanee.
Esami istopatologici e immunoistochimici
Se viene eseguita una biopsia, l’esame istopatologico può confermare la diagnosi di nevo epidermico. Le caratteristiche principali includono:
- Iperplasia dell’epidermide con ispessimento dello strato corneo (ipercheratosi).
- Papillomatosi → allungamento delle creste epidermiche.
- Assenza di melanociti proliferanti, elemento distintivo rispetto ai nevi melanocitici.
Gli esami immunoistochimici possono essere richiesti in casi dubbi per escludere altre condizioni dermatologiche. Alcuni marcatori utili includono:
- CK10 (cheratina 10), tipica della differenziazione epidermica.
- P63, utile per confermare la natura benigna delle cellule basali.
Diagnosi tramite imaging avanzato
Per i casi più complessi, si possono utilizzare tecniche di imaging non invasivo come:
✅ OCT (Tomografia a Coerenza Ottica)
- Fornisce un’immagine in sezione della pelle, permettendo di valutare lo spessore del nevo e l’integrità degli strati epidermici senza ricorrere alla biopsia.
✅ Microscopia Confocale
- Permette un’analisi cellulare in vivo, utile per distinguere il nevo epidermico da altre lesioni atipiche.
- Può essere particolarmente utile per nevi epidermici pigmentati, nei quali la diagnosi differenziale con lesioni melanocitiche può essere complessa.
Trattamenti Farmacologici e Terapie Topiche

Il trattamento del nevo epidermico dipende dalla dimensione, posizione e sintomi associati. Sebbene le terapie topichenon possano eliminare completamente la lesione, possono ridurre lo spessore, il prurito e l’ipercheratosi, migliorando l’aspetto estetico e la qualità della vita del paziente.
Creme cheratolitiche e retinoidi
I farmaci cheratolitici sono spesso il primo approccio per ridurre l’ispessimento del nevo epidermico. Tra i più utilizzati troviamo:
🔹 Acido salicilico (3-10%)
- Favorisce il distacco delle cellule morte e riduce l’ipercheratosi.
- È indicato per lesioni verrucose o ipercheratosiche.
- Può essere usato in combinazione con urea per potenziare l’effetto esfoliante.
🔹 Urea (10-40%)
- Agisce come idratante e cheratolitico, ammorbidendo la pelle ispessita.
- Utile per nevi epidermici con superficie ruvida o molto secca.
🔹 Retinoidi topici (Tretinoina, Adapalene, Tazarotene)
- Derivati della vitamina A, regolano il turnover cellulare e stimolano il rinnovamento epidermico.
- Possono ridurre il volume e la pigmentazione del nevo.
- Devono essere usati con cautela perché possono causare irritazione, desquamazione e fotosensibilità.
📌 Nota importante: i cheratolitici e i retinoidi non eliminano il nevo, ma possono migliorarne l’aspetto e ridurre il prurito o l’irritazione.
Immunomodulatori topici
Alcune formulazioni immunomodulanti possono essere utilizzate nei nevi epidermici associati a infiammazione, come il nevo infiammatorio verrucoso lineare (ILVEN).
✅ Imiquimod 5%
- Stimola il sistema immunitario a ridurre l’iperplasia epidermica.
- Può essere utile nei nevi epidermici con segni di infiammazione cronica.
- Effetti collaterali: rossore, prurito e desquamazione.
✅ Tacrolimus e Pimecrolimus
- Inibiscono l’infiammazione locale senza causare gli effetti collaterali dei cortisonici.
- Utili nei nevi epidermici pruriginosi o irritati.
- Non hanno effetti sulla grandezza o struttura della lesione.
📌 Quando considerarli? Questi farmaci sono indicati per il controllo sintomatico, ma non modificano in modo significativo la struttura del nevo.
Terapie sperimentali e nuove frontiere della ricerca
Le nuove strategie terapeutiche mirano a modulare i segnali genetici coinvolti nella formazione del nevo epidermico e a sviluppare trattamenti meno invasivi rispetto alla chirurgia.
🔬 Terapie con inibitori molecolari
- Studi recenti hanno identificato mutazioni nei geni FGFR3, HRAS e KRAS, responsabili della crescita anomala dei cheratinociti.
- Alcuni farmaci sperimentali, come gli inibitori delle MAP-kinasi, potrebbero ridurre la proliferazione cellulare e controllare la crescita del nevo.
💡 Laser combinato con farmaci topici
- Approcci innovativi utilizzano laser ablativi (CO2, Erbium-YAG) per rimuovere lo strato superficiale del nevo e migliorare la penetrazione di farmaci topici come i retinoidi.
- Questo metodo potrebbe rendere più efficace l’applicazione di cheratolitici e immunomodulatori.
🔎 Terapia genica
- Alcuni studi stanno valutando la possibilità di intervenire a livello genetico per correggere le mutazioni alla base dei nevi epidermici.
- Questo approccio è ancora in fase sperimentale, ma potrebbe rivoluzionare il trattamento di queste lesioni.
Trattamenti Chirurgici
Il trattamento chirurgico è l’unica soluzione definitiva per la rimozione del nevo epidermico. Tuttavia, l’intervento deve essere valutato con attenzione in base a dimensione, localizzazione, sintomi e impatto estetico. Esistono diverse opzioni chirurgiche, ognuna con vantaggi e limitazioni.
Escissione chirurgica: indicazioni, tecniche e risultati
🔹 Quando è indicata?
L’escissione chirurgica è consigliata nei seguenti casi:
- Lesioni di grandi dimensioni o con crescita progressiva.
- Nevi epidermici sintomatici (pruriginosi, infiammati o dolorosi).
- Localizzazioni ad alto impatto estetico, come viso e cuoio capelluto.
- Sospetta trasformazione neoplastica (rara, ma possibile nei nevi sebacei).
🔹 Tecniche chirurgiche
- Escissione semplice: indicata per nevi di piccole dimensioni, permette una chiusura diretta della ferita.
- Escissione seriale: usata per nevi più estesi, prevede la rimozione in più fasi per ridurre la tensione cutanea e migliorare l’aspetto estetico della cicatrice.
- Innesto cutaneo o lembi plastici: nei casi di nevi molto larghi, soprattutto sul cuoio capelluto o nelle zone di scarsa elasticità cutanea, può essere necessario un innesto di pelle.
🔹 Risultati e aspettative
- Efficacia definitiva: una volta rimosso, il nevo non si riforma.
- Possibile formazione di cicatrici, la cui entità dipende dalla tecnica usata e dalla capacità di guarigione della pelle del paziente.
- Basso rischio di recidiva, tranne nei casi di escissione incompleta.
📌 Nota: Nei bambini piccoli, si tende a posticipare la chirurgia fino a quando la crescita cutanea permette una chiusura più armoniosa della ferita.
Laser terapia: tipologie e applicazioni
Il laser rappresenta un’opzione meno invasiva per migliorare l’aspetto del nevo epidermico, ridurre lo spessore della lesione e limitare la pigmentazione. Tuttavia, non garantisce la rimozione completa e può richiedere più sedute.
🔹 Tipologie di laser utilizzati
✅ Laser CO₂ (anidride carbonica)
- Ablativo: vaporizza gli strati superficiali della pelle.
- Particolarmente efficace per nevi verrucosi e ipercheratosici.
- Può ridurre il rilievo della lesione, migliorando la texture cutanea.
✅ Laser Erbium-YAG
- Più delicato rispetto al CO₂, con minor danno ai tessuti circostanti.
- Indicato per lesioni meno spesse e più superficiali.
✅ Laser Nd:YAG
- Più efficace per nevi epidermici pigmentati, in quanto penetra più in profondità.
- Può aiutare a schiarire la lesione, ma non ne elimina la componente strutturale.
🔹 Vantaggi e limiti della laser terapia
✔ Minima invasività → nessuna sutura, minor rischio di cicatrici.
✔ Recupero rapido → tempi di guarigione più brevi rispetto alla chirurgia.
✖ Non garantisce una rimozione definitiva → la lesione può ricrescere.
✖ Richiede più sedute, soprattutto per nevi più spessi.
📌 Quando sceglierlo? Il laser è indicato per piccoli nevi epidermici, soprattutto in aree visibili dove la chirurgia potrebbe lasciare una cicatrice evidente.
Elettrocoagulazione e curettage
Questa tecnica combina abrasione e cauterizzazione per ridurre lo spessore delle lesioni superficiali.
🔹 Come funziona?
- Il curettage viene eseguito con una lama curva che raschia la parte superficiale della lesione.
- L’elettrocoagulazione brucia il tessuto residuo, prevenendo il sanguinamento e riducendo il rischio di ricrescita.
🔹 Indicazioni
- Nevi piccoli o moderati, con una componente prevalentemente ipercheratosica.
- Alternative alla chirurgia in pazienti che non vogliono cicatrici evidenti.
🔹 Vantaggi e svantaggi
✔ Procedura rapida ed economica.
✔ Riduce il volume del nevo, migliorando l’estetica.
✖ Possibile recidiva, poiché non elimina la lesione alla radice.
✖ Rischio di cicatrici e iperpigmentazione post-trattamento.
📌 Quando sceglierlo? È una buona opzione per nevi superficiali e non pigmentati, ma deve essere eseguita da specialisti per evitare esiti cicatriziali indesiderati.
Terapia Fotodinamica (PDT): quando è utile?
La terapia fotodinamica (PDT) è una tecnica innovativa che utilizza un farmaco fotosensibilizzante attivato dalla luce per distruggere selettivamente le cellule epidermiche anomale.
🔹 Come funziona?
- Applicazione di un agente fotosensibilizzante (es. acido 5-aminolevulinico, ALA) sulla lesione.
- Dopo qualche ora, la zona viene esposta a una luce specifica che attiva il farmaco.
- Le cellule trattate vengono distrutte in modo selettivo.
🔹 Indicazioni
- Nevi epidermici sottili, in particolare ILVEN e lesioni con ipercheratosi moderata.
- Opzione per pazienti che non vogliono sottoporsi a interventi chirurgici.
🔹 Vantaggi e svantaggi
✔ Non invasiva e senza cicatrici.
✔ Buoni risultati estetici.
✖ Non garantisce una rimozione completa, ma riduce spessore e sintomi.
✖ Richiede più sedute e può essere costosa.
📌 Quando sceglierla? È una scelta interessante per chi cerca una soluzione non invasiva, soprattutto per nevi epidermici infiammatori o verrucosi di piccole dimensioni.